ગર્ભાવસ્થામાં તકલીફો
ગર્ભાવસ્થામાં તકલીફો
- મોલાર ગર્ભાવસ્થા
- મોલાર ગર્ભાવસ્થા શું છે?
- મોલાર ગર્ભાવસ્થાનું પ્રમાણ કેટલુ છે?
- મને કેવી રીતે ખબર પડે કે મને મોલાર ગર્ભ હતું?
- મોલાર ગર્ભાવસ્થાની સારવાર શું છે?
- લાંબા ગાળાના અસરો
- ફરીથી ગર્ભવતી ક્યારે થઈ શકાય?
- પરામર્શ
- હાઇડ્રૅમ્નીઓસ(Hydramnios)
- મને કેવી રીતે ખબર પડશે કે મને હાઇડ્રૅમ્નીઓસની તકલીફ છે?
- તેની સારવાર કેવી રીતે થાય?
- હું તે કેવી રીતે અટકાવી શકુ ?
- વારંવાર પૂછાતા પ્રશ્નો:
- ઓલીગોહાઇડ્રૅમ્નીઓસ (બહું ઓછુ એમ્નિઓટક પ્રવાહી)
- ઍમનિઑટિક પ્રવાહી શું છે?
- ઓલીગોહાઇડ્રૅમ્નીઓસ શું છે?
- મુખ્ય કારણો શું છે?
- તે કેવી રીતે અસર કરે છે?
- મારે શું કરવું જોઈએ?
- ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ)
- ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ) એટલે શું?
- મને કેવી રીતે ખબર પડે કે મને ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ) છે કે નહિ?
- ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ) થવાના કારણો શું છે?
- વિસ્તરણ અને ક્યુરિતેજ થવું જોઈએ કે કુદરતી કસુવાવડ માટે રાહ જોવું?
- ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ) કેવી રીતે રોકી શકાય?
- સરવાઇકલ અક્ષમતા
- સર્વિકલ અક્ષમતા શું છે?
- સર્વિકલ અક્ષમતાનું વર્ણન
- સર્વિકલ અક્ષમતાના કારણો અને જોખમી પરિબળો
- સર્વિકલ અક્ષમતાના લક્ષણો
- સર્વિકલ અક્ષમતાનું નિદાન
- સર્વિકલ અક્ષમતાની સારવાર
- ચેપ ફેલાવતા રોગ સાથે ગર્ભાવસ્થા
મોલાર ગર્ભાવસ્થા
મોલાર ગર્ભાવસ્થા શું છે?
મોલાર ગર્ભાવસ્થા એક સગર્ભાવસ્થાની અસામાન્ય પરિસ્થિતિ છે. એ ત્યારે થાય છે જયારે ગર્ભધારણ વખતે ગર્ભાધાન પ્રક્રિયામાં કશુક ખોટું થાય, અને સસ્તન પ્રાણીઓમાં ગર્ભમાં રહેલા બાળકની રક્ષા માટેનું આચ્છાદનને સ્વરૂપ આપતા કોષોમાં કોઈ વિકૃતિઓ હોય. મોલાર ગર્ભાવસ્થા, જેને હાયદતીફોર્મ મોલ પણ કહેવાય છે, પરિસ્થિતિઓના જૂથ ભાગ છે જેને 'જેસ્તેશ્ન્લ ત્રોફોબ્લાસ્તિક ટ્યુમર્સ(gestational trophoblastic tumours)' કહેવાય છે. તે સામાન્ય રીતે ઘાતક નથી હોતું (કેન્સરગ્રસ્ત નથી) . તે ગર્ભાશયની બહાર ફેલાય તો પણ તે મટાડી શકાય છે.એક સામાન્ય ગર્ભાવસ્થામાં પરાગાધાન ઈંડું ૨૩ રંગસૂત્રો પિતા અને ૨૩ રંગસૂત્રો માતા પાસેથી ધરાવે છે. સંપૂર્ણ મોલાર ગર્ભાવસ્થા, માં પરાગાધાન ઈંડામાં માતાના રંગસૂત્રો નથી હોતા અને પિતાના વીર્ય નકલ કરાયેલું જેથી પિતા પાસેથી રંગસૂત્રોની બે નકલો અને માતા પાસેથી એક પણ નહી. આ કિસ્સામાં, કોઈ ગર્ભ, ઍમનિઑટિક કોષ કે કોઈપણ સામાન્ય (પ્લસેન્ટા) સસ્તન પ્રાણીઓમાં ગર્ભમાં રહેલા બાળકની રક્ષા માટેનું આચ્છાદન પેશી નથી હોતું. પ્લસેન્ટાને બદલે દ્રાક્ષના ગુચ્છા જેવા ફોલ્લાનો જથ્થો સ્વરૂપ લે છે. આ ફોલ્લા અલ્ટ્રાસાઉન્ડ સ્કૅન માજ દૃશ્યમાન થાય છે.
મોટા ભાગના આંશિક મોલાર ગર્ભાવસ્થામાં, પરાગાધાન ઈંડામાં માતા બધા રંગસૂત્રો હાજર હોય છે, પણ પિતા પાસેથી બધા રંગસૂત્રો બમણા હાજર હોય છે. એનો મતલબ ૪૬ રંગસૂત્રોના બદલે ૬૯ રંગસૂત્રો હોય છે. (આ ત્યારે થઈ શકે જયારે પિતાના વીર્યમાંથી રંગસૂત્રોની નકલ થાય છે અથવા બે વીર્ય બીજ એકજ ઈંડાને પરાગાધાન કરે છે) આ કિસ્સામાં, ગુચ્છ જેવા અસાધારણ પેશીઓના સમૂહ વચ્ચે આચ્છાદન પેશીઓ હાજર છે. આ ગર્ભ વિકસાવવાનું શરૂ થાય છે, તેથી ગર્ભ હોઈ શકે, અથવા અમુક ગર્ભ પેશીઓ કે ઍમનિઑટિક કોષ. જો ગર્ભ હાજર હોય તો પણ, તે સમજવા માટે મહત્વનું છે કે તે આનુવંશિક રીતે અસામાન્ય છે અને તે ટકીને બાળક બની નહી શકે.
આ રીતે ગર્ભને ગુમાવું ખૂબ જ ભયાનક અને ઉથલાવી દે તેવું. પણ જ્યાં સુધી સારી સારવાર અને કાળજીપૂર્વક અનુસરણ થય તો કોઈ પણ લાંબાગાળાના શારીરિક પરિણામોની શક્યતા નથી.મોલાર ગર્ભાવસ્થાનું પ્રમાણ કેટલુ છે?
પશ્ચિમમાં દર ૧૦૦૦ ગર્ભાવસ્થામાં એક મોલાર ગર્ભાવસ્થા હોય છે. એશિયન મહિલાઓમાં મોલાર ગર્ભાવસ્થા સામાન્ય છે પણ તેના કારણની સમજ નથી. બ્લડ ગ્રુપ 'બી'ની સ્ત્રીઓમાં મોલર ગર્ભાવસ્થાનું જોખમ વધારે છે. એક અભ્યાસમાં જોવામાં આવ્યું છે કે પાકિસ્તાની અને ભારતીય સ્રીઓમાં બીજા મોલર ગર્ભાવસ્થાનું જોખમ વધારે છે.મને કેવી રીતે ખબર પડે કે મને મોલાર ગર્ભ હતું?
પ્રારંભમાં તમને ગર્ભાવસ્થાના વિશિષ્ટ લક્ષણો હોઇ શકે, પરંતુ અમુક સમયે તમને રક્તસ્રાવ શરૂ થશે. (ગર્ભાવસ્થાનામાં રક્તસ્રાવ હંમેશા કંઈક ગંભીરતાનો સંકેત નથી, અને મોલર ગર્ભાવસ્થાનું ચિન્હ ભાગ્યે જ હોય છે, પરંતુ તેના વિશે ડૉક્ટરનો સંપર્ક કરવો હંમેશા યોગ્ય છે). રક્તસ્રાવ ઘાટો લાલ અથવા તપખીરિ, સતત અથવા આંતરે આંતરે પડતો, હળવો કે અતિશય હોઇ શકે. આ રક્તસ્રાવની શરૂઆત ગર્ભાવસ્થાના ૬ અઠવાડિયામાં શરુ થઈ શકે છે અથવા ૧૬ અઠવાડિયા જેથ્લું મોડું થઈ શકે. તમને ગંભીર ઉબકા અને ઊલટીઓ પણ થઈ શકે છે હાયપરએમેસીસ કહેવાય ) અને પેટમાં સોજો (ગર્ભાશય સામાન્ય કરતાં વધુ ઝડપથી વધશે). ગર્ભાવસ્થાના હૉર્મોન (હ્યુમન ચોરીઓનીક ગોનાડોટ્રોફીન - એચ.સી.જી) સ્તરો સામાન્ય કરતાં ખૂબ વધારે હશે. એક સંપૂર્ણ મોલાર ગર્ભાવસ્થા અલ્ટ્રાસાઉન્ડ સ્કૅન પર સામાન્ય રીતે દૃશ્યમાન હોય છે, અને રક્ત પરીક્ષણ એચ.સી.જી ના સ્તર માપી નિદાનની ખાતરી કરશે. જોકે આંશિક મોલાર ગર્ભાવસ્થાનું નિદાન કરવું ક્યારેક મુશ્કેલી બની શકે છે. શંકાસ્પદ મોલાર ગર્ભાવસ્થામાં જો કસુવાવડ થાય તો પથૉલૉજિસ્ટ (રોગવિજ્ઞાની) ક્સુવાદ થયેલ પેશીઓની તપાસ થી ખાતરી કરી શકે કે તે મોલાર ગર્ભાવસ્થા હતી કે નહી. જો ક્સુવાદ થયેલ પેશીઓને હોસ્પિટલમાં લઈ જવાય તો તેનું વિશ્લેષણ થઈ શકે.મોલાર ગર્ભાવસ્થાની સારવાર શું છે?
જો મોલાર ગર્ભાવસ્થાનું નિદાન થાય તો વિકૃત પેશીઓ કાઢવા માટે એક ગૌણ ઑપરેશન કરવાની જરૂર છે જેને ડી&સી (ડિલેશન અને ક્યુઅરેટિજ) કહે છે અથવા ઑપરેશન વગર દવા આપી કસુવાવડ કરવી (આ તબીબી વ્યવસ્થાપન કહેવાય છે). પ્રસંગોપાત, મોલને સંપૂર્ણપણે દૂર કરવા બીજા ડી એન્ડ સી ઑપરેશનની જરૂર પડી શકે છે.ઑપરેશન પછી એચ.સી.જીના સ્તરોની તકેદરી કરવા ડૉક્ટર ફોલોઅપ ટેસ્ટ કરવાનો આગ્રહ રાખશે અને પેશાબ અને લોહીના નમુના માંગશે. જયારે શરીરમાં કોઈ બીમારી નહી હોય તો એચ.સી.જીના સ્તર શૂન્ય હશે.
લાંબા ગાળાના અસરો
ચોક્કસ સંજોગો પર આધાર રાખતા, એ બહુ મહત્વનું છે કે નિદાનના ૬ મહિના બાદ સુધી મોલર ગર્ભાવસ્થાની તાકીદારી કરવી. આ એના કારણે છે કે ખૂબ ઓછી માત્રામાં મોલર ગર્ભાવસ્થા પણ વધે છે અને ઝડપથી ફેલાય છે અને આ ક્યારેક સારવારના ઘણા મહિના બાદ પણ આવી શકે છે. જો એચ.સી.જીના સ્તરો વધે કે ઉચા રહે તો તેની માહિતી આપવામાં આવશે.આક્રમક મોલ, મોલર ગર્ભાવસ્થાને કાઢવામાં કરેલ ડી અને સી ઑપરેશન બાદ ક્યારેક વિકાસે છે. એક આક્રમક મોલર ગર્ભાવસ્થાનો મતલબ છે કે ગર્ભાશયના સ્નાયુઓ સ્તરમાં મોલર પેશીઓ આકાર લે છે. એક આક્રમક મોલનું સૌથી સામાન્ય લક્ષણ છે ઑપરેશન પછી અનિયમિત અથવા ચાલુ રક્તસ્રાવ. આક્રમક મોલર ગર્ભાવસ્થા સમસ્યાઓ સર્જી શકે છે કારણ કે એકવાર મોલ ગર્ભાશયના સ્નાયુઓના સ્તરમાં ઉદભવે તો રક્ત દ્વારા દૂરના અવયવો, જેમ કે ફેફસાં, પિત્તાશય, અને મગજ, સુધી પહોચે છે.એક આક્રમક મોલર ગર્ભાવસ્થા આંશિક મોલર ગર્ભાવસ્થા પછી વિકસાવી શકે છે, પણ સંપૂર્ણ મોલર ગર્ભાવસ્થા પછી થવાની શક્યતા વધારે છે. પ્રસંગોપાત, વિકૃત કોષો, પેશીઓ કાઢ્યા બાદ પણ બાકી રહે છે. આ સ્થાયી જેસ્તેશ્ન્લ ત્રોફોબ્લાસ્તિક રોગ કહેવાય છે. આ ૧૫%થી ઓછી મહિલાઓને થઈ શકે જમણે સમ્પૂર્ણ મોલ હોય અને ૧% થી ઓછી મહિલાઓમાં જેમને આંશિક મોલ હોય. જો તે થાય, તો દવાની સારવાર જરૂરી છે - ખાત્રી કરવા કે બીમારી ગર્ભાશયથી અગલ ના ફેલાઈ હોય. એચ.સી.જીના સ્તર સામાન્ય થાય ત્યાં સુધી સારવાર ચાલુ રહેશે. તત્પર અને યોગ્ય સારવાર સાથે, લગભગ આ રોગના કિસ્સાઓ ૧૦૦% મટાડી શકાય છે, જયારે તેનો ગર્ભાશય આગળ ફેલાવ નથી થયો. અસામાન્ય કિસ્સાઓ જેમાં વિકૃત કોશિકાઓ અન્ય અવયવો સુધી ફેલાઇ હોય તેવા લગભગ બધા જ કિસ્સાઓમાં ઉપચાર કરી શકાય છે. સંપૂર્ણ ઘટાડા રહિત સ્થિતિમાં તમને તમારા એચ.સી.જીના સ્તરની તકેદારી આખ્ખી જિંદગી કરવી પડશે. ખૂબ જ નાની સંખ્યાના કિસ્સાઓમાં એક સંપૂર્ણ મોલર ગર્ભાવસ્થા ચોરીઓકારસીનોમા માં પરિણમી શકે છે, જે અત્યંત દુર્લભ અને ઈલાજ થઈ શકે તેવું કેન્સર છે જ્યાં પ્લસેન્ટા મેલિગ્નન્ટ થાય છે. આ પરિસ્થિતિ ૩૦,૦૦૦ ગર્ભાવસ્થામાંથી ૧ માં થાય છે. તે મોલર ગર્ભાવસ્થા માંથી ઉપજી શકે છે, અથવા સામાન્ય ગર્ભાવસ્થા કે કસુવાવડમાંથી.
ફરીથી ગર્ભવતી ક્યારે થઈ શકાય?
જો કેમોથેરપી (રસાયણ-ચિકિત્સા)ના લીધી હોય તો બીજીવાર ગર્ભધારણ માટે એચ.સી.જીના સ્તર શૂન્ય થાય તેના બાદ ૬ મહિના રાહ જુઓ. જો કેમોથેરપી (રસાયણ-ચિકિત્સા) લીધી હોય તો ભલામણ છે કે બીજીવાર ગર્ભધારણ માટે ૧૨ મહિના રાહ જુઓ. જો આ સમય પહેલા ગર્ભધારણ થઈ જાય તો એચ.સી.જી ના સ્તર વધશે અને ડૉક્ટર માટે કહી શકવું અશક્ય બનશે શું વિકૃત પેશીઓ પાછા વધવા લાગ્યા છે કે નહી. બીજી મોલર ગર્ભાવસ્થાની શક્યતા ૧ થી ૨% છે. બીજી કોઈ પણ ગર્ભાવસ્થામાં તમને તમારા પહેલા ટ્રાયમેસ્ટરમાં બધું સારું છે તેની ખાત્રી કરવા અલ્ટ્રાસાઉન્ડ કરવું જોઈએ. સારા સમાચાર એ છે કે કેમોથેરેપી પછી પણ મોટા ભાગના મોલર ગર્ભાવસ્થા, સામાન્ય ગર્ભાવસ્થાની ક્ષમતા અસર પર અસર નથી કરતું. ગર્ભમાં મૃત્યુ, જન્મજાત ખોડખાપણ, સમય પહેલા સુવાવડના દર્દ કે અન્ય ગૂંચવણોનું વધેલું જોખમ નથીપરામર્શ
મોલર ગર્ભાવસ્થા હોવું ભયજનક હોઈ શકે છે કોઈપણ સ્ત્રીની જેમ જેની કસુવાવડ થઈ હોય કે તે પોતાના ગર્ભને ગુમાવવાના દુખ સાથે ઝઝૂમી રહી હોય. પણ આ કિસ્સામાં, જે એક અસામાન્ય પરિસ્થિતિ છે જે તેમને પોતાના આરોગ્ય માટે ચિંતિત કરે છે. પોતાના ગર્ભ ધારણ કરવાની ક્ષમતા પર પણ ચિંતિત થશે. ફરી સગર્ભા થવાની કોશિશ કરતા પહેલા ઓછામાં ઓછા ૬ મહિના સુધી નિયમિત ફોલો-અપ કરવું. અને તેણે ચિંતા હોઇ શકે કે તેને વિકૃત કોશિકાઓ હશે. જો તમને નિરંતર રોગ હોય તો કીમોથેરેપીની સારવાર ખુબ થકવી દે તેવી છે તમારી આગામી ગર્ભાવસ્થામાં વિલંબ કરી શકે. આ અનુભવ તમને ખૂબજ દુખદ લાગશે. પતિને પણ ઉદાસીનતા કે લચારતાની લાગણી અનુભવાય અને આ લાગણીઓને કેવી રીતે વ્યક્ત કરવી તેમાં મુશ્કેલી અનુભવાય કે તે કેવી રીતે ટેકારૂપ બની શકે તેમા પણ. પતિ સાથે વાતચીત ચાલુ રાખો અને તમારું દુઃખ તેની સાથે વહેંચો. જો એક બીજા સાથે વાત કરવામાં મુશ્કેલી અનુભવો છો તો તમારા ડૉક્ટર, કુટુંબ, મિત્રો અથવા કોઈ પણ લાયકાત ધરાવતા સલાહકાર સાથે વાત કરો.હાઇડ્રૅમ્નીઓસ(Hydramnios)
હાઇડ્રૅમ્નીઓસ ગર્ભાવસ્થાની એવી સ્થિતિ છે જેમાં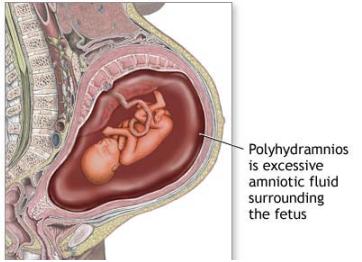 ઍમનિઑટિક પ્રવાહી વધારે માત્રામાં હોય છે. તેને ઍમનિઑટિક પ્રવાહી ને લગતી અવ્યવસ્થા અને પોલીહાઇડ્રૅમ્નીઓસ પણ કહેવાય છે.
ઍમનિઑટિક પ્રવાહી વધારે માત્રામાં હોય છે. તેને ઍમનિઑટિક પ્રવાહી ને લગતી અવ્યવસ્થા અને પોલીહાઇડ્રૅમ્નીઓસ પણ કહેવાય છે.
ઍમનિઑટિક પ્રવાહી એક જંતુરહિત દ્રવ્ય છે જે ગર્ભાવસ્થામાં ગર્ભને આવરી લે છે. આ પ્રવાહી શિશુના મૂત્રપિંડમાંથી આવે છે, તે ગર્ભનું પેશાબ છે અને ગર્ભ જયારે તેને ગળી જાય છે ત્યારે તેનું શોષણ થાય છે. પ્રવાહીની માત્રા ગર્ભાવસ્થાના ૩૬ અઠવાડિયા સુધી વધે છે અને તે બાદ ધીમે-ધીમે ઘટે છે. જો ગર્ભ વધારે પેશાબ બનાવે અથવા તેને જોઈએ તેટલી માત્રમાં ગળતું નથી તો વધારે માત્રામાં પ્રવાહી એકત્રિત થાય છે અને હાઇડ્રૅમ્નીઓસમાં પરીણમે છે.
ગંભીર હાઇડ્રૅમ્નીઓસ એક સંકેત છે કે ગર્ભમાં કોઈ સમસ્યા છે, જેમ કે સેન્ટ્રલ નર્વસ સિસ્ટમમાં ખામી, ગેસ્ટ્રોઈન્ટેસ્ટાઈનલ અવરોધ, અથવા રંગસૂત્રીય સમસ્યા. અસાધારણ કિસ્સાઓમાં તેનાથી વહેલું સુવાવડનું દર્દ અથવા ગર્ભ મૃત્યુ પણ થઈ શકે છે. ઓછુ ગંભીર હાઇડ્રૅમ્નીઓસ વધુ સામાન્ય છે અને કોઈ સમસ્યાનો સંકેત નથી. હકીકતમાં, બીજા ટ્રાયમેસ્ટરમાં દેખાતું વધારાનું પ્રવાહી મોટા ભાગે સારવાર વગર સામાન્ય માત્રામાં પહોચી જાય છે.મને કેવી રીતે ખબર પડશે કે મને હાઇડ્રૅમ્નીઓસની તકલીફ છે?
ઓછુ ગંભીર હાઇડ્રૅમ્નીઓસ ઘણી વાર કોઈ લક્ષણો નથી દેખાડતું. પણ જો તમે શ્વાસમાં તકલીફ,પેટનો દુખાવો, ચિહ્નિત થયેલ સોજો કે ફૂલેલા હોવાનો અનુભવો તો તે ગંભીર હાઇડ્રૅમ્નીઓસના ચિહ્નો છે.
નિયમિત પ્રિનેટલ તપાસ દરમિયાન તમારા ડૉક્ટર ટેપ પટ્ટી કે અથવા સમાન પદ્ધતિ થી તમારી “ફ્ન્દ્લ ઊંચાઈ” માપશે - તમારા જઘનાસ્થિનું (પ્યૂબિક) હાડકા થી ગર્ભાશયની ટોચ સુધીનું અંતર માપશે. તે બાળકનો વિકાસ પેટ મારફતે ગર્ભાશય ને મેહસૂસ કરીને અથવા અલ્ટ્રાસાઉન્ડ કરીને તપાસ કરશે. જો તેમને હાઇડ્રૅમ્નીઓસની શંકા હોય તો તે અલ્ટ્રાસાઉન્ડ કરવાનું કહેશે - તે તમારા બાળકના આસપાસના ઍમનિઑટિક પ્રવાહીનું માપન કરી શકે છે.
તેની સારવાર કેવી રીતે થાય?
ડૉક્ટર તમારા હાઇડ્રૅમ્નીઓસના લક્ષણોની સારવાર કરી શકે છે પરંતુ જેનાથી આ પરિસ્થિતિ ઉભી થઈ છે તનો ઈલાજ મોટાભાગે નથી કરી શકતા. દાખલા તરીકે, જો તમને ચાલવામાં કે શ્વાસ લેવામાં તકલીફ હોય તો, ડૉક્ટર તમને હોસ્પિટલમાં સારવાર માટે રાખવા માંગશે. અને કારણકે હાઇડ્રૅમ્નીઓસના લીધે સમય પહેલા સુવાવડ થવાની શક્યતા છે, તે આ અટકાવ તમને દવાની સારવાર પર મૂકી શકે છે. તે એમ્નોસેનટેસીસ પણ સુચવી શેક જેનાથી વધારાનું પ્રવાહી કાઢી અને તમારા અગવડતાને ઓછુ કરી શકાય.તમારામાં વધારાનું ઍમનિઑટિક પ્રવાહી છે તેની તપાસ કરવા તમે પરીક્ષણ પણ કરવી શકો છો. ગર્ભને કોઈ તકલીફ છે કે નહી તેની તપાસ કરવા માટે તમારા ડૉક્ટર અલ્ટ્રાસાઉન્ડ પરીક્ષણ કરવી શકે છે, અને એમ્નોસેનટેસીસ દ્વારા તપાસ કરશે કે કોઈ હાઇડ્રૅમ્નીઓસ સાથે સંકળાયેલ કોઈ રંગસૂત્રો સમસ્યાઓ તો નથી. ડૉક્ટર, ડાયાબિટીસ કે તાજેતરના ચેપના પુરાવા માટે, તમારા લોહીનું પરીક્ષણ કરવી શકે છે. ઘણા કિસ્સાઓમાં, ઉચ્ચ પ્રવાહીની કોઈ સમજૂતી જોવા નથી મળતી .
હું તે કેવી રીતે અટકાવી શકુ ?
તમે તેને અટકાવી નથી શકતા. હાઇડ્રૅમ્નીઓસ માટેના કારણ શું છે તેની જાણ હજી નથી. પરંતુ ક્યારેક તે ગર્ભની પદ્ધતિમાં ખામીના ના કારણે હોઈ શકે જેનો સીધો સબંધ અમુક જન્મજાત ખામીઓ સાથે જોડાયેલ છે. કારણકે હાઇડ્રૅમ્નીઓસ થવાના પરિબળોને અટકાવી નથી શકતા તેથી તે આને રોકી શકવાનો કોઈ રસ્તો નથી.
વારંવાર પૂછાતા પ્રશ્નો:
શું ઓલીગોહાઇડ્રૅમ્નીઓસ અને હાઇડ્રૅમ્નીઓસ સરખા છે?
ના. ઓલીગોહાઇડ્રૅમ્નીઓસ તેનાથી તદ્દન વિરુધ છે. પુરતું ઍમનિઑટિક પ્રવાહી નથી. આ સ્થિતિ સામાન્ય રીતે ત્યારે થાય છે જયારે ગર્ભ કે પ્લસેન્ટામાં કોઈ તકલીફ હોય અથવા માતાને ઉચ્ચ રક્ત ચાપ હોય. ઓલીગોહાઇડ્રૅમ્નીઓસમાં સહુથી મોટો ખતરો છે, કે જયારે ગર્ભને તરવા માટે પુરતું પ્રવાહી ના મળે, ગર્ભનાળને સંકુચિત કરી શકે છે જેનાથી, પ્રાણવાયુ (ઑક્સિજન) અને પોષક પદાર્થોનો પુરવઠો બંધ થઈ જાય. જો ઓલીગોહાઇડ્રૅમ્નીઓસનું નિદાન થાય તો ડૉક્ટર તમારા બાળક ના આરોગ્ય નું એટલી તકેદરી લેશે કે આ ના થાય.
શું હાઇડ્રૅમ્નીઓસ મારા બાળકને હાની કરી શકે?
અકાળે સુવાવડના દર્દને બાદ કરતા હાઇડ્રૅમ્નીઓસ કોઈ આરોગ્ય સમસ્યાઓ ઉભું નથી કરતું. તે ફક્ત તેને પ્રતિબિંબિત કરે છે. જો તમને ગંભીર હાઇડ્રૅમ્નીઓસ થાય તો તમારા ડૉક્ટર જુદી-જુદી સમસ્યાઓ જોશે, જેમ કે બાળકનું જઠરાગ્નિ સિસ્ટમ, સેન્ટ્રલ નર્વસ સિસ્ટમ, હૃદય અને રંગસૂત્રીય ખામીઓ જેવા કે ડાઉન સિન્ડ્રોમ.
શું હાઇડ્રૅમ્નીઓસ કારણે મારા બાળકમાં ચોક્કસ કોઇ ખામી હશે?
જરા પણ નહી. હકીકતમાં, જો તમને આ પરિસ્થિતિ તમારા બીજા ટ્રાયમેસ્ટરમાં થાય તો શક્યતા છે કે તમારું બાળકને કોઈ તકલીફ નથી, અને હાઇડ્રૅમ્નીઓસ પોતાની જાતે જતું રહેશે. હાઇડ્રૅમ્નીઓસ ઘણીબધી સ્વસ્થ ગર્ભાવસ્થામાં પણ ઉદ્દભવે છે. જો તમેને ચિંતા હોય તો ડૉક્ટરને પૂછી અલ્ટ્રાસાઉન્ડ દ્વારા જન્મજાત ખામીઓ અને અન્ય સમસ્યાઓ માટે તપાસો.
શું હાઇડ્રૅમ્નીઓસના કારણે મારી સુવાવડમાં સમસ્યાઓ આવશે?
જેની પાસે પુરતું બધું પ્રવાહી છે ગર્ભ સુવાવડ સુધી તેમાં ફરતું રહેશે અને તેની વધારે શક્યતા હોય છે કે તે માથું કે પગ પહેલા હોય. જે બાળકોનું માથું ઉપર હોય તેની સ્થિતિ બદલીને માથું નીચે લાવી શકાય, પણ મોટાભાગે તેમનું સિઝેરિયન કરવું પડે છે.
ઓલીગોહાઇડ્રૅમ્નીઓસ (બહું ઓછુ એમ્નિઓટક પ્રવાહી)
જયારે મહિલાને ઓલીગોહાઇડ્રૅમ્નીઓસ હોય ત્યારે બાળકની આજુબાજુનું ઍમનિઑટિક પ્રવાહી બહું ઓછુ હોય છે. આ તમારા અને તમારા બાળકના આરોગ્યને કેવી રીતે અસર કરે છે, ઍમનિઑટિક પ્રવાહી એક સ્વસ્થ ગર્ભાવસ્થામાં શું ભાગ ભજવે છે એ સમજવા માટે મદદ કરે છે.ઍમનિઑટિક પ્રવાહી શું છે?
ઍમનિઑટિક પ્રવાહી જે બાળકની આસ-પાસ હોય છે તેના વૃદ્ધિ અને વિકાસ માં મહત્વનો ભાગ ભવે છે. આ સ્પષ્ટ પ્રવાહી બાળકને સુરક્ષિત રાખે છે અને તેને પ્રવાહીઓ પુરા પડે છે. બાળક આ પ્રવાહીના મદદથી શ્વાસ તેના ફેફસામાં લે છે અને તેને ગળી જાય છે. આ બાળકના ફેફસાને અને પાચનતંત્રને મજબૂત બનાવે છે. ઍમનિઑટિક પ્રવાહી બાળકને હરવા-ફરવા દે છે જે તેના હાડકા અને સ્નાયુઓ વિકસાવવા દે છે.ઍમનિઑટિક કોષ જેમાં બાળક હોય છે અને તેનો ફિકસ થાય છે ગર્ભધારણના ૧૨ દિવસ પછી સ્વરૂપ લેવા લાગે છે. ઍમનિઑટિક પ્રવાહી તે સમયે સ્વરૂપ લેવા લાગે છે. ગર્ભાવસ્થાના શરૂઆતના તબક્કામાં, માતા દ્વારા પૂરુ પાડેલ પાણીમાંથી ઍમનિઑટિક પ્રવાહી બનેલું છે. ૧૨ અઠવાડિયા પછી બાળકનું પેશાબ મોટા ભાગનું પ્રવાહી બનાવે છે.
ઍમનિઑટિક પ્રવાહી ગર્ભાવસ્થાના ૨૮-૩૨ અઠવાડિયા સુધી વધે છે. તે સમય પ્રવાહી માત્ર ચોથા ભાગનું હોય છે. આના પછી તેની માત્રા ૩૭-૪૦ અઠવાડિયા સુધી સ્થિર રહે છે, જે સમયે બાળક સંપૂર્ણ સમયનું ગણાય છે. તે પછી તેની માત્રા ઓછી થાય છે.ઓલીગોહાઇડ્રૅમ્નીઓસ શું છે?
ઓલીગોહાઇડ્રૅમ્નીઓસ (બહું ઓછુ એમ્નિઓટિક પ્રવાહી) ૧૦૦ માંથી ૮ ગર્ભાવસ્થામાં થાય છે. તે ગર્ભાવસ્થાના ત્રીજા તબક્કા (ટ્રાયમેસ્ટરમાં) સૌથી સામાન્ય છે, પણ તે ગર્ભાવસ્થામાં કોઈપણ સમયે વિકસી શકે છે. ૮ મહિલાઓમાંથી ૧ મહિલા જેમની ગર્ભાવસ્થા તેની તારીખથી ૨ અઠવાડિયા આગળ ગઈ હોય તેને ઓલીગોહાઇડ્રૅમ્નીઓસ થઈ શકે છે. આ થાય છે કારણ કે ઍમનિઑટિક પ્રવાહી આમ પણ ઓછા થઈ રહ્યા હોય છે.ઓલીગોહાઇડ્રૅમ્નીઓસનું નિદાન અલ્ટ્રાસાઉન્ડ દ્વારા થાય છે. આ સ્થિતિના કારણો સંપૂર્ણપણે સમજાયેલ નથી. હકીકતમાં, મોટા ભાગની સ્ત્રીઓ જેને ઓલીગોહાઇડ્રૅમ્નીઓસ થાય છે તેનું કારણ ખબર નથી.
મુખ્ય કારણો શું છે?
ગર્ભાવસ્થાની શરુઆતમાં ઓલીગોહાઇડ્રૅમ્નીઓસ થાય તેના સહુથી મહત્વના કારણો છે:
- બાળકમાં અમુક જન્મજાત ખામીઓ
- તૂટી ગયેલ (એમ્નિઓતિક પ્રવાહી ધરાવું કોષ જો ફાટે કે તેમાં કાણા થાય)
જન્મજાત ખામીઓ જેમાં મુત્રપિંડો અને પેશાબની નળીઓના વિસ્તારનો સમાવેશ થાય છે, આ સમસ્યાનુ સંભવિત કારણ બને છે. એનું કારણ છે કે આ ખામીઓવાળું બાળક પેશાબનું ઓછું ઉત્પાદન કરશે જેનાથી મોટાભાગનું એમ્નિઓટિક પ્રવાહી બનેલું છે. થોડીક માતૃત્વ આરોગ્ય સમસ્યાઓ પણ ઓલીગોહાઇડ્રૅમ્નીઓસ સાથે જોડાયેલ છે. આ સમસ્યાઓ માં સમાવેશ થાય છે, ઉચું લોહીનું દબાણ, ડાયાબિટિસ, પ્લસેન્ટાને લગતી સમસ્યાઓ અને એક ઓટોઇમ્યુન સ્થિતિ જે સિસ્ટમ લ્યુપસ એરીથ્માંતોસસ (એસ.એલ.ઈ) કહેવાય છે.
તે કેવી રીતે અસર કરે છે?
ઓલીગોહાઇડ્રૅમ્નીઓસ, મહિલાઓ અને બાળક અને સુવાવડને અલગ-અલગ રીતે અસર કરી શકે છે. અસર, કારણ પર નિર્ભર કરે છે, સમસ્યા ક્યારે ઉભી થાય છે અને પ્રવાહી કેટલું ઓછુ છે.
- ગર્ભાવસ્થાના પહેલા ભાગમાં, બહું ઓછુ એમ્નિઓટિક પ્રવાહી ફેફસા અને હાથ-પગને લગતી જન્મજાત ખામીઓમાં પરિણમી શકે છે. આ સમયગાળા દરમિયાન ઓલીગોહાઇડ્રૅમ્નીઓસના લીધે કસુવાવડ, સમય પહેલા જન્મ અને મૃત બાળકના જન્મના જોખમ વધારે છે.
- જયારે ઓલીગોહાઇડ્રૅમ્નીઓસ ગર્ભાવસ્થાના બીજા તબક્કામાં થાય તો તેનો સબંધ નબળી ગર્ભ વૃદ્ધિ સાથે છે.
- સુવાવડના નજીકના સમયમાં ઓલીગોહાઇડ્રૅમ્નીઓસ સુવાવડ વખતે જટિલતાઓનું જોખમ વધારે છે.
મારે શું કરવું જોઈએ?
તાજેતરના અભ્યાસ સૂચવે છે કે મહિલાઓ જેમની આમ સામાન્ય ગર્ભાવસ્થાઓમાં જયારે ઓલીગોહાઇડ્રૅમ્નીઓસ વિકસે છે તો તેમને કદાચ કોઈ સારવાર જરૂર નથી. તેમના બાળકો તંદુરસ્ત જન્મવાની શક્યતા છે.
- જયારે સારવારની જરૂર પડે ત્યારે એમ્નિઓટિક પ્રવાહી બદલવા માટે જરૂરી છે કોઈ માનવકૃત વિકલ્પ સાથે એક વાર મહિલા સુવાવડ માટે તૈયાર હોય.
- ગર્ભાશયનું માપ અને તેમાં એમ્નિઓતિક પ્રવાહી કેટલું છે તેની તકેદરી રાખવા સૌથી સારી વાત છે કે ડૉક્ટર પાસે જવું. જો જોઈ તકલીફ હોય તો તે કોઈ મુશ્કેલીઓને અટકાવવા પગલા લેશે.
- મહિલાઓ જેમને ઊંચુ રક્ત દબાણ, ડાયાબિટીસ, લ્યુપસ, અને પ્લસેન્ટાને લગતી સમસ્યાઓ હોય તેમને ઓલીગોહાઇડ્રૅમ્નીઓસ થવાનું વિશેષ જોખમ છે. ઊંચુ રક્ત દબાણ હોય તો ગર્ભાવસ્થા પહેલા ડૉક્ટર સાથે વાત કરો. ગર્ભાવસ્થા દરમિયાન કોઈ પણ દવા ડૉક્ટરના દેખરેખ હેઠળ લેવી. ખાતરી કરો કે તમારું રક્ત દબાણ નિયંત્રિત છે.
- જો ઓલીગોહાઇડ્રૅમ્નીઓસનું નિદાન થાય તો સ્વસ્થ અને પૌષ્ટિક ખોરાક ખાવો, ખુબ પ્રવાહી પીવુ (પાણી શ્રેષ્ઠ છે), પુરતો આરામ કરો અને કોઈ વહેલી સુવાવડના સંકેત મળે તો ડૉક્ટરને જાણ કરો.
ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ)
ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ) એટલે શું?
બ્લાઇટેડ ઓવમ ("એનએમ્બ્રિઑનિક ગર્ભાવસ્થા" પણ કહેવાય છે) ત્યારે બને જયારે પરાગાધાન ઈંડુ ગર્ભાશયના દિવાલ પરે પોતાને ચોટાડે છે, પણ ગર્ભનો વિકાસ નથી થતો. કોષો ગર્ભાશયની કોથળી તૈયાર કરવા વિકસે છે પણ ગર્ભને નહી. બ્લાઇટેડ ઓવમ મોટા ભાગે પહેલા ટ્રાયમેસ્ટરમાં થાય છે - મહિલાને ખબર પડે કે તે ગર્ભવતી છે તે પહેલા. એક ઉચ્ચ સ્તરની રંગસૂત્ર વિકૃતિઓ સામાન્ય રીતે એક સ્ત્રીના શરીર કુદરતી રીતે કસુવાવડ કરાવી દે છે.મને કેવી રીતે ખબર પડે કે મને ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ) છે કે નહિ?
બ્લાઇટેડ ઓવમ ગર્ભાવસ્થાના શરૂઆતના તબક્કામાં થાય છે - મહિલાને ખબર પડે કે તે ગર્ભવતી છે તે પહેલા. તમને ગર્ભાવસ્થાના સંકેતો અનુભવ થઈ શકે છે જેમ કે માસિક સ્ત્રાવ મોડો કે ન આવવો અને ગર્ભાવસ્થા પરીક્ષણ પણ પૉઝીટીવ આવે છે. બની શકે કે તમે પેટમાં આંશિક ગોટલા, આંશિક યોનીમાર્ગથી રક્તસ્રાવ કે ડાઘા અનુભવો. સામાન્ય માસિક ધર્મમાં તમારું શરીર ગર્ભાશયની સ્તરને બહર કાઢી નાખે, પણ તમારો સ્ત્રાવ સામાન્ય કરવા ભારે હોઈ શકે.ઘણી બધા મહિલાઓ માની લે છે તેમની ગર્ભાવસ્થા બરાબર ચાલે છે કારણ કે તેમના એચ.સી.જીના સ્તર વધી રહ્યા છે. ટૂંક સમય માટે બાળક વગર પણ પ્લસેન્ટા વધી અને પોતાને ટેકો આપી શકે છે, અને ગર્ભાવસ્થાના હોર્મોન્સની વૃદ્ધિ ચાલુ રહી શકે છે, જેનાથી મહિલાને લાગશે કે તે સગર્ભા છે. નિદાન ત્યાર સુધી નથી થતું જ્યાર સુધી અલ્ટ્રાસાઉન્ડ પરીક્ષણ ખાલી ગર્ભ અથવા ખાલી જન્મની કોથળી ના બતાવે.
ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ) થવાના કારણો શું છે?
પહેલા ટ્રાયમેસ્ટરમાં થતી લગભગ ૫૦% કસુવાવડ માટે બ્લાઇટેડ ઓવમ જવાબદાર છે અને તે સામાન્ય રીતે રંગસૂત્રોના સમસ્યાઓના પરિણામે છે. એક મહિલાનું શરીર ગર્ભમાં અસાધારણ રંગસૂત્રો ઓળખે છે અને તે માટે કુદરતી રીતે ગર્ભાવસ્થાને ચાલુ રાખવાનો પ્રયાસ નથી કરતું કારણ કે તે ગર્ભ એક સામાન્ય, તંદુરસ્ત બાળકમાં નહી વિકસે. આના માટે જવાબદાર છે અસામાન્ય કોષવિભાજન કે નબળી ગુણવત્તાના વીર્ય અથવા ઈંડુવિસ્તરણ અને ક્યુરિતેજ થવું જોઈએ કે કુદરતી કસુવાવડ માટે રાહ જોવું?
તમારા માટે આ નિર્ણય ફક્ત તમે લઈ શકો છો. પ્રારંભિક ગર્ભાવસ્થાના નુકસાન માટે મોટા ભાગના ડૉક્ટરો ડિલેશન અને ક્યુઅરેટિજ (ડી&સી)ની ભલામણ નથી કરતા. એવું માનવું છે કે એક મહિલાનું શરીર પોતાની જાતે પેશીઓ કાઢવામાં સમર્થ/સક્ષમ છે અને કોઈ સર્જીકલ પ્રક્રિયાની જરૂર નથી જેથી ગૂંચવણો ઉભા થવાનું જોખમ હોય. ડી&સી ત્યારે લાભકારક થશે જયારે તમે કસુવાવડના કારણો જાણવા પેશીઓનું પરીક્ષણ પથૉલૉજિસ્ટ પાસે કરવાનું વિચારો છો. ઘણી મહિલાઓને લાગે છે કે ડી&સીની વિધિ માનસિક અને શારીરિક રીતે મદદ કરે છે.ફૂગવાળો નારીદેહમાં પેદા થતો રજ: પિંડ (બ્લાઇટેડ ઓવમ) કેવી રીતે રોકી શકાય?
દુર્ભાગ્યે, મોટા ભાગના કિસ્સાઓમાં બ્લાઇટેડ ઓવમ અટકાવી નથી શકાતું. જો ઘણીબધી પ્રારંભિક ગર્ભાવસ્થામાં નુકસાન થાય તો અમુક દંપતિઓ આનુવંશિક પરીક્ષણ કરવશે. બ્લાઇટેડ ઓવમ ઘણીવાર એક જ વખત થનારી ઘટના છે અને ભાગ્યે જ સ્ત્રીને એક કરતાં વધુ વાર અનુભવ થશે. કોઈ પણ પ્રકારના કસુવાવડ પછી મોટાભાગના ડૉક્ટરો દંપતિને ભલામણ આપે છે કે ફરીથી ગર્ભ ધારણ કરવાનો પ્રયત્ન કરતાં પહેલાં ઓછામાં ઓછા ૧-૩ નિયમિત માસિક ચક્ર રાહ જુવો.સરવાઇકલ અક્ષમતા
સર્વિકલ અક્ષમતા શું છે?
ક્યારેક અકળ ઇફેસમન્ટ (ગર્ભાશયની ડોકના યોનીના ભાગનું સંકોચવું અને દિવાલોનું પાતળું થવું); અને સર્વિક્સનું પહોળું થવું જે સુવાવડના દર્દના લીધે નથી થતું પણ સર્વિક્સના પોતાના માળખાકીય નબળાઈના લીધે છે. આને સર્વિકલ અક્ષમતા કહેવાય છે. આ નબળાઈ સંખ્યાબંધ શરતોમાંથી પરિણમી શકે છે, મોટા ભાગે, સર્વિક્સની પહેલાંની ઈજાને કારણે, કે સર્વિક્સના વારસાગત શારીરિક સ્થિતિમાંથી પરિણમી શકે છે. સર્વિકલ અક્ષમતા, બીજા ટ્રાયમેસ્ટરના ૧૫ થી ૨૦% ગર્ભાવસ્થા નુકસાન માટે જવાબદાર છે.સર્વિકલ અક્ષમતાનું વર્ણન
જ્યારે સર્વિક્સને નુકસાન થાય છે, તે ગર્ભાવસ્થાના વજનને સાચવી નથી શકતું. સર્વિક્સ સંકોચન અથવા દુઃખાવા વગર અથવા ક્યારેક સંપૂર્ણપણે પહોળું થાય છે. સર્વિક્સના આ પહોળા થવાના પરિણામથી ઍમનિઑટિક પટલ પર સોજો આવી જાય છે અને આખરે તે તૂટવાથી ઘણી વખત બાળકને ગર્ભાશય બહાર જીવી શકે તે પહેલા. આ ગર્ભાશયને ખેંચે છે જેનાથી સમય પહેલા સુવાવડ થઈ શકે છે. ઘણા કિસ્સાઓમાં, સુવાવડના દર્દની ખબર એટલી મોડી ખબર પડે છે કે તેને રોક્વુ મુશ્કેલ છે.સર્વિકલ અક્ષમતાના કારણો અને જોખમી પરિબળો
એક બિન - કાર્યક્ષમ સર્વિક્સ માટે જોખમી પરિબળો છે: પહેલાંના ગર્ભાવસ્થામાં બિન - કાર્યક્ષમ સર્વિક્સનો ઇતિહાસ, શલ્ય ચિકિત્સા (સર્જરી), સર્વિક્સ ઈજા, ડી.ઈ.એસ (ડાયથાયલસટીલબેસ્ત્રોલ) સંપર્ક, અને સર્વિક્સના રચનાની વિકૃતિઓ. પહેલાં કરેલ ડી એન્ડ સી, ઉદાહરણ તરીકે, સર્વિક્સને નુકસાન પહોંચાડી શકે. સર્વિકલ અક્ષમતાના અન્ય કારણો સમાવેશ થાય છે - સર્વિકલ કૉટરી (શસ્ત્રક્રિયાનું ડામણું) – વૃદ્ધિ દૂર કરવા રક્તસ્રાવ અટકાવવા; કોન બાયોપ્સી (અભ્યાસ માટે કોન આકારની પેશીઓને કાઢવું જેનાથી નિરાકરણ શક્ય થાય કે પૂર્વ કેન્સરગ્રસ્ત વૃદ્ધિ છે કે નહી). ગર્ભાવસ્થાના પ્રથમ ટ્રાયમેસ્ટર દરમિયાન એવી કોઈ પદ્ધતિ નથી કે જેનાથી ખબર પડે કે આગળ ચાલીને સર્વિક્સ અક્ષમ બનશે.સર્વિકલ અક્ષમતાના લક્ષણો
મહિલાઓ જેની સર્વિક્સ બિન - કાર્યક્ષમ હોય છે તે ખાસ કરીને "શાંત" સર્વિકલ પ્હોલાશ હાજર કરે છે (એટલે, ગર્ભાશયના ન્યૂનતમ સંકોચન સાથે) ગર્ભધારણનો ૧૬ અને ૨૮ અઠવાડિયા વચ્ચેનો કાળ,.તેઓ નોંધપાત્ર સર્વિકલ પ્હોલાશ (૨ કે વધુ સે.મી.) અને ઓછામાં ઓછા લક્ષણો સાથે રજૂ થાય છે. જ્યારે સર્વિક્સ ૪ કે વધુ સે.મી. પહોંચે તો સક્રિય ગર્ભાશયના સંકોચન અથવા પટલમાં ભંગાણ થઈ શકે છે.સર્વિકલ અક્ષમતાનું નિદાન
નિદાન તબીબી ઇતિહાસ, શારીરિક પરીક્ષા અને અલ્ટ્રાસાઉન્ડ અભ્યાસ દ્વારા કરવામાં આવે છે. ગર્ભાવસ્થા પરિક્ષણ પણ કરવામાં આવશે.સર્વિકલ અક્ષમતાની સારવાર
એકવાર અક્ષમતાની સમસ્યાનું નિદાન કરવામાં આવે છે, આ પરિસ્થિતિ સેર્ક્લેજ (સર્વિક્સને સીવીને બંધ કરવું) કહેવાતી સર્જીકલ પ્રક્રિયા મારફતે સારવાર થઇ શકે છે. એક કે વધારે ટાંકા સર્વિક્સને પૂર્ણપણે બંધ રાખવા તેના આસપાસ કે તેનાથી પસાર કરતા લેવાય છે. આ સામાન્ય રીતે ગર્ભાવસ્થાના બારમાં સપ્તાહ પછી કરવામાં આવે છે, આ સમય પછી મહિલાની કોઈ અન્ય કારણસર પણ કસુવાવડ થવાની સહુથી ઓછી શક્યતા હોય છે. પરંતુ જો, પટલમાં ભંગાણ અથવા ચેપ હોય તો તે કરવામાં નથી આવતું.
સર્જરી પછી, માતા કાળજીપૂર્વક, ચેપ અને સંકોચન ચકાસવા માટે, ધ્યાન રાખવું, જે ક્યારેક આ પ્રક્રિયા દ્વારા થાય છે. હોસ્પિટલથી રજા મળ્યા બાદ, દર્દી એ પથારીમાં આરામ કરવો જોઈએ જેથી સર્વિક્સ પરથી દબાણ દુર થાય અને ગર્ભને જાળવવાની તક વધે. સેર્ક્લેજ સામાન્ય રીતે બાળજન્મ પહેલાં કાઢવામાં આવે છે કારણ કે દર્દી જન્મ યોનિમાર્ગથી આપી શકે. અમુક કિસ્સાઓમાં સેર્ક્લેજને ત્યાં જ રાખી બાળકનું જન્મ સીઝેરીયનથી કરવામાં આવે છે.
ચેપ ફેલાવતા રોગ સાથે ગર્ભાવસ્થા
|
રોગ |
કેવી રીતે ફેલાવો છે |
બાળક માટે જોખમ? |
કેવી રીતે રોકવા/ સારવાર કરવી? |
|
એડ્સ |
|
|
|
|
અછબડાં |
|
|
|
|
ક્લામાંયડીયા |
|
|
|
|
સય્તોમેગાલો -વાયરસ |
|
|
|
|
પાંચમા રોગ પારોવાયરસ |
|
|
|
|
જૂથ બી સ્ટ્રેપતોકોક્લ |
|
|
|
|
હીપેટાઇટિસ બી |
|
|
|
|
હર્પીસ સિમ્પ્લેક્સ |
|
|
|
|
રુબેલા |
|
|
|
|
ટોઝોપ્લોસમોસીસ |
|
|
|
ફેરફાર કરાયાની છેલ્લી તારીખ : 6/23/2020

